Le misure di sanità pubblica sono più efficaci quando si basano sulla realtà. Ciò è particolarmente importante quando la risposta è finalizzata a un’“emergenza” e comporta il trasferimento di ingenti quantità di fondi pubblici. Quando riallochiamo le risorse, sorgono dei costi perché i fondi vengono deviati da un altro programma. Se la risposta è che molti prodotti vengono acquistati da un produttore, anche questo è un vantaggio per l’azienda e i suoi investitori.
Quindi ci sono tre requisiti ovvi per garantire una buona pratica:
Sono necessarie informazioni accurate e contestualizzate.
Coloro che beneficiano finanziariamente non dovrebbero svolgere un ruolo nel processo decisionale.
L’organizzazione incaricata di coordinare qualsiasi azione deve agire in modo trasparente e valutare pubblicamente costi e benefici.
L’Organizzazione Mondiale della Sanità (OMS), a cui i paesi hanno il compito di coordinare la sanità pubblica internazionale, ha dichiarato il Mpox (vaiolo delle scimmie) un’emergenza internazionale. Ha considerato una nuova epidemia nella Repubblica Democratica del Congo (RDC) e nei paesi limitrofi dell’Africa centrale come una minaccia globale che richiede una risposta globale urgente.
Nel dichiarare lo stato di emergenza , l'OMS ha dichiarato che quest'anno ci sono stati 537 morti su 15.600 casi sospetti . Nella riunione d’emergenza sul Mpox del 19 agosto, l’ OMS ha chiarito le sue cifre:
Nei primi sei mesi del 2024, i 1.854 casi confermati di Mpox segnalati dagli Stati parte nella regione africana dell’OMS rappresentano il 36% (1.854 su 5.199) dei casi osservati a livello mondiale.
L’Oms ha ribadito che ci sono stati 15.000 casi “clinicamente compatibili” e circa 500 decessi sospetti. L’impatto di questi 500 decessi non confermati, che rappresentano solo l’1,5% dei decessi per malaria nella Repubblica Democratica del Congo nello stesso periodo, è stato discusso in un precedente articolo.
Riviste come Lancet hanno diligentemente seguito la linea di “emergenza” dell’OMS, anche se, cosa interessante, hanno notato che il tasso di mortalità avrebbe potuto essere molto più basso se fossero state fornite “cure adeguate”. Il CDC in Africa è d'accordo: più di 17.000 casi (2.863 confermati) e 517 decessi (presunti) di Mpox sono stati segnalati in tutto il continente.
Il vaiolo è endemico dell'Africa centrale e occidentale e si trova negli scoiattoli, nei ratti e in altri roditori. Sebbene la malattia sia stata scoperta nelle scimmie in un laboratorio danese nel 1958 (da qui il termine improprio "vaiolo delle scimmie"), probabilmente esiste da migliaia di anni, causando infezioni intermittenti negli esseri umani tra i quali si trasmette attraverso il contatto fisico ravvicinato.
Piccoli focolai in Africa sono passati per lo più inosservati al resto del mondo, soprattutto perché (come oggi) erano piccoli e limitati. La vaccinazione di massa contro il vaiolo potrebbe aver ridotto ulteriormente il numero di epidemie alcuni decenni fa, poiché il vaiolo appartiene allo stesso genere degli orthopoxvirus.
Quindi è possibile che questa malattia generalmente più lieve (febbre, brividi e herpes labiale) abbia avuto un trend in aumento negli ultimi decenni da quando la vaccinazione contro il vaiolo è stata interrotta. Lo Smithsonian Magazine ha compilato un riepilogo informativo nel 2022, in seguito al primo focolaio al di fuori dell'Africa che si è diffuso attraverso il contatto sessuale all'interno di una popolazione limitata.
Eccoci quindi nel 2024, dopo un’epidemia massicciamente guidata dal profitto (e impoverinte) chiamata COVID-19 che ha consentito il più grande trasferimento di ricchezza dai molti ai pochi nella storia umana. L’annuncio dell’OMS secondo cui 5.000 (o meno) casi sospetti di Mpox costituiscono un’emergenza sanitaria pubblica di interesse internazionale (PHEIC) consente di accelerare la realizzazione dei vaccini aggirando il normale rigore richiesto per l’approvazione di tali farmaci e suggerisce che le aziende farmaceutiche si stanno allineando.
Almeno un produttore di farmaci parla già di consegnare 10 milioni di dosi entro la fine dell’anno. Dal punto di vista dell'azienda, la fattibilità economica di questo approccio è stata dimostrata. Lo stesso vale per i danni in paesi come la Repubblica Democratica del Congo, poiché un programma di vaccinazione di massa di questo tipo richiede la deviazione di milioni di dollari e migliaia di operatori sanitari che altrimenti si troverebbero ad affrontare malattie che rappresentano un peso molto maggiore.
L’OMS è una grande organizzazione e, mentre alcuni all’interno dell’OMS sono andati a caccia di soldi, altri hanno lavorato duramente per mantenere il pubblico accuratamente informato (una missione fondamentale dell’OMS, che dispone di personale dedicato). Come gran parte di ciò che l’OMS ha fatto in passato, anche questo è approfondito ed encomiabile. Alcune di queste informazioni sono riassunte nei seguenti grafici:
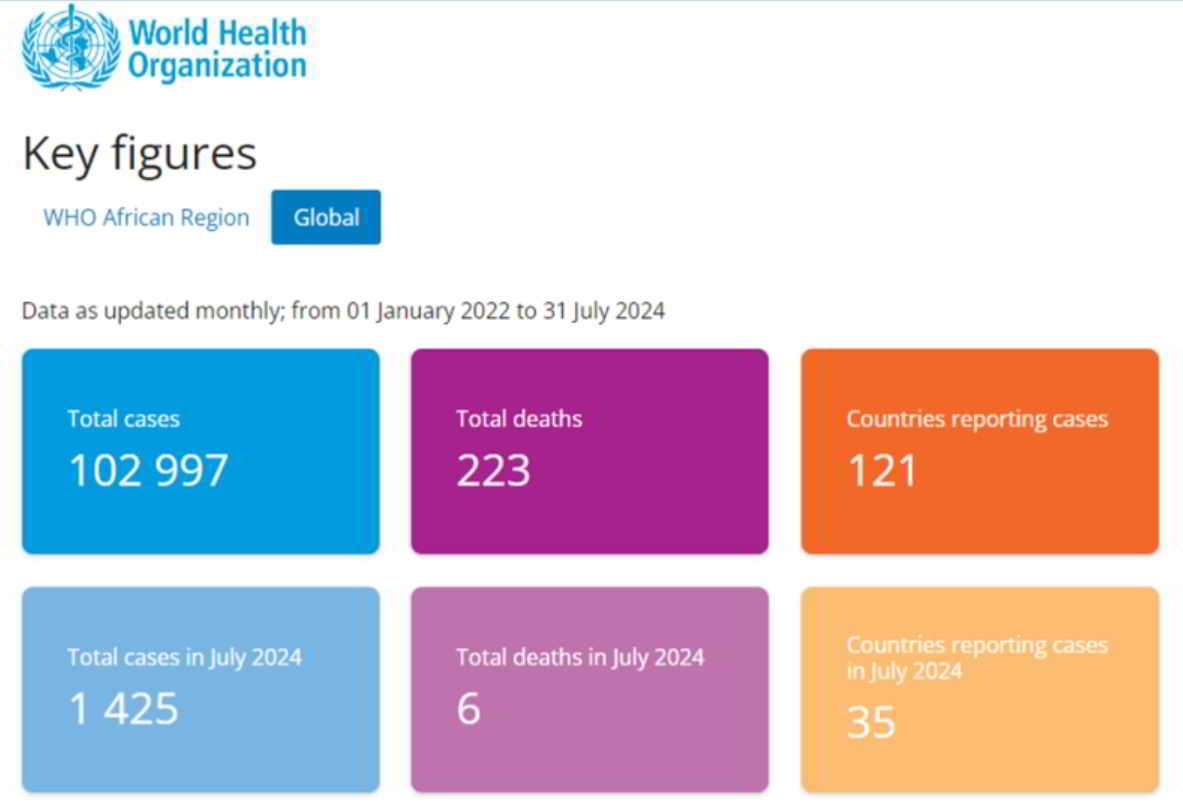
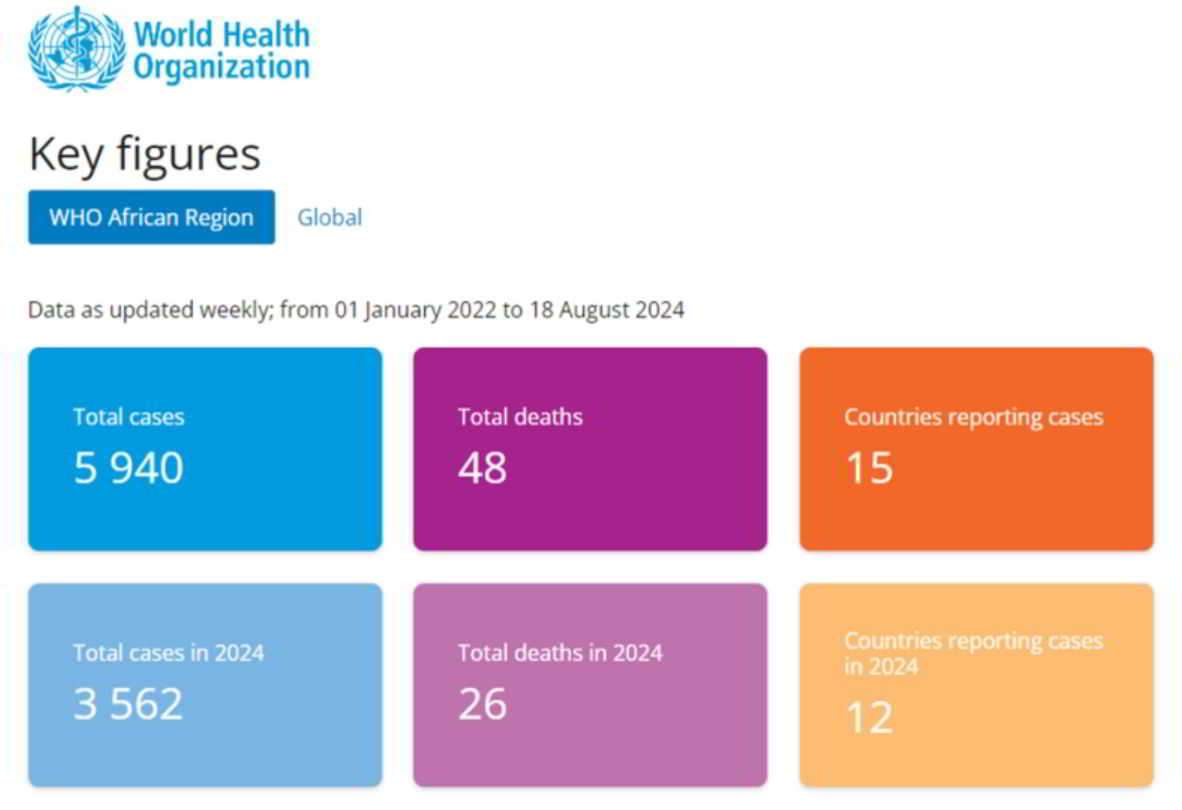
Questi grafici contengono dati su casi confermati in cui è stato testato qualcuno con sintomi più non specifici e in cui il virus Mpox è stato rilevato nel sangue o nelle secrezioni. Naturalmente, non tutti i sospettati possono essere testati, poiché il Mpox pone pochissimi problemi alle persone alle prese con guerre civili, povertà di massa e malattie molto più pericolose. Tuttavia, l’OMS ha speso molti soldi per le indagini sull’epidemia, così come hanno fatto le organizzazioni partner, quindi possiamo supporre che sia stato fatto uno sforzo piuttosto grande per stabilire e confermare i numeri (o dove sono finiti quei soldi?)
Negli ultimi due anni e mezzo, l’OMS ha confermato 223 decessi in tutto il mondo, rispetto ai soli sei del luglio 2024 (a quel punto il direttore generale dell’OMS avvertì il mondo di una minaccia in rapida crescita). Da notare che 223 decessi rappresentano solo lo 0,2% dei 102.997 casi confermati. In Africa, nel 2024 sono stati confermati solo 26 decessi su 3.562 casi (0,7%) distribuiti in cinque paesi (e 12 paesi con casi).
Questi sono tassi di mortalità simili all’influenza, non a quelli dell’Ebola. Poiché i casi gravi hanno maggiori probabilità di essere testati rispetto ai casi lievi, il tasso di mortalità potrebbe essere molto più basso. Inoltre non sappiamo (anche se qualcuno dovrebbe dircelo) quali caratteristiche abbiano i morenti. Secondo quanto riferito, la maggior parte in Africa sono bambini, quindi è probabile che siano malnutriti o altrimenti immunocompromessi (ad esempio a causa dell’HIV) e presentino vulnerabilità che potrebbero essere curate.
Come si può vedere nel terzo grafico qui sotto, quasi tutti i decessi sopra elencati a livello mondiale sono dovuti all’epidemia più recente del 2022. Si trattava di un clone (variante) diverso che si trovava principalmente al di fuori dell'Africa.
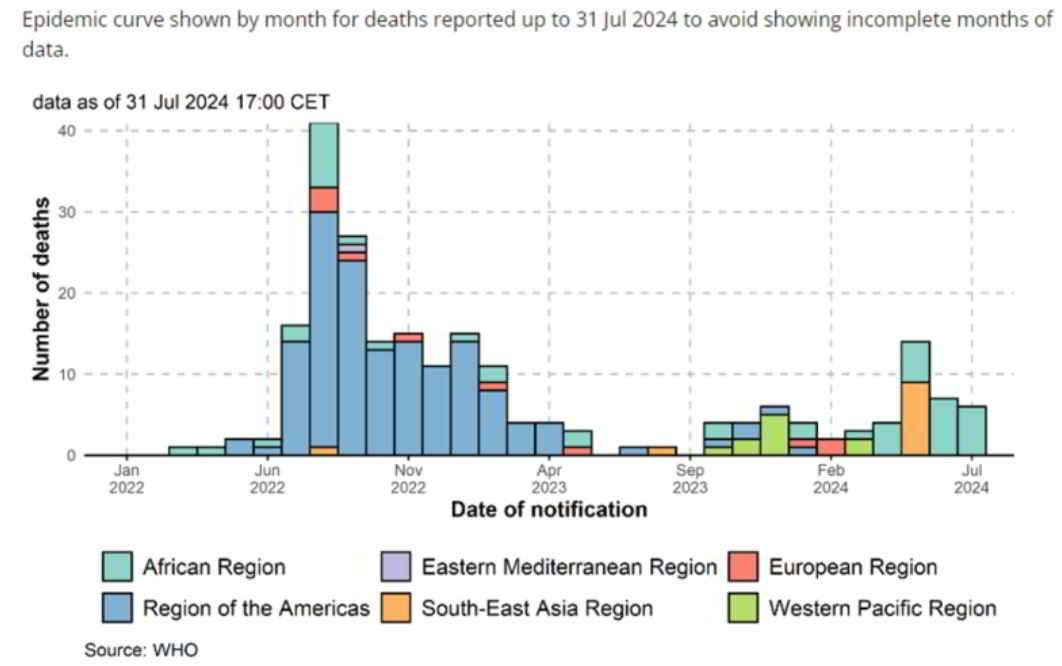
In questo contesto è importante notare alcune cose. È difficile confermare tutti i casi in aree con infrastrutture e sicurezza carenti. Anche i sintomi e i segni del vaiolo sono spesso lievi e si sovrappongono ad altre malattie (ad esempio la varicella o anche l'influenza), quindi molti casi possono passare inosservati. Anche l'annuncio dei risultati potrebbe subire ritardi, pertanto alcuni risultati più recenti potrebbero non essere ancora stati pubblicati.
Tuttavia, i 19 decessi confermati per Mpox nella Repubblica Democratica del Congo sono proporzionali ai circa 40.000 decessi per malaria avvenuti finora nella Repubblica Democratica del Congo quest’anno, ovvero circa uno su 2.000, indipendentemente da come si consideri la situazione , non diventerà molto più importante. Ecco come si presenta in cifre concrete la nuova emergenza internazionale. Anche se appartenessi alla popolazione della Repubblica Democratica del Congo, che è al punto zero dell'infezione da Mpox, probabilmente non noteresti nulla.
Perché l’OMS ha dichiarato un’emergenza internazionale? Alcuni sostengono che questo aiuti a mobilitare le risorse, il che è un po’ ridicolo. In primo luogo, gli adulti dovrebbero essere in grado di discutere razionalmente una situazione che va avanti da due anni e decidere cosa è necessario senza battere i tamburi. In secondo luogo, un’epidemia che rappresenta solo una piccola parte dei decessi per malaria (o tubercolosi o HIV), e molto meno di quelli che attualmente muoiono in guerra, è una dubbia “emergenza internazionale”.
E cosa si dovrebbe fare? Se le risorse venissero distolte dalle priorità chiave della Repubblica Democratica del Congo, senza dubbio morirebbero molte più persone di quante ne muoiano attualmente a causa del Mpox. È molto probabile che gli effetti collaterali diretti della vaccinazione da soli causeranno più morti delle 19 vittime di Mpox confermate nella DRK quest'anno. Le morti per vaiolo sono probabilmente sottostimate, ma anche le morti per farmaci sono sottostimate.
Forse avrebbe senso migliorare la competenza immunitaria attraverso la nutrizione, il che avrebbe benefici di vasta portata (ma fallirebbe completamente in termini di profitti dell’industria farmaceutica). Il mezzo miliardo di dollari fornito da Gavi avrebbe enormi e diffusi benefici se utilizzato per i servizi igienico-sanitari. Forse vaccinazioni limitate e mirate potrebbero aiutare alcune comunità, ma non vi sono ragioni economiche per tali approcci.
Come già accennato, risulta chiaro quanto segue:
I dati sul Mpox e sulle altre priorità concorrenti devono continuare a essere presentati nel contesto dei costi e dei costi opportunità della risposta.
Coloro che beneficiano finanziariamente dalla vaccinazione di milioni di persone non devono essere inclusi nel processo decisionale (se un trasferimento così grande di risorse possa essere sostenuto o meno per un carico di malattia così basso).
L’OMS dovrebbe continuare ad agire in modo trasparente perché il pubblico ha il diritto assoluto di sapere per cosa sta pagando e quale danno (e forse beneficio) può aspettarsi da ciò.
Il numero di decessi per Mpox aumenterà man mano che sempre più persone verranno infettate e forse anche se alcuni casi sospetti verranno confermati. Tuttavia, abbiamo a che fare con un piccolo problema in un settore in cui esistono problemi molto più grandi. Presenta un basso rischio locale e un rischio globale minimo. Secondo qualsiasi definizione ragionevole e razionale di salute pubblica, non è un’emergenza globale.
Il resto del mondo risponderà inviando vaccini e inviando un gran numero di stranieri i cui bisogni devono essere soddisfatti, allontanando il personale sanitario e di sicurezza locale e quasi certamente uccidendo complessivamente più residenti nella RDC. Oppure possiamo identificare un problema locale, sostenere l’azione locale quando le popolazioni locali lo richiedono e concentrarci, come faceva una volta l’OMS, sull’affrontare le cause delle malattie endemiche . Queste sono le cose che rendono la vita così difficile alle persone nella RDC.
fonte



